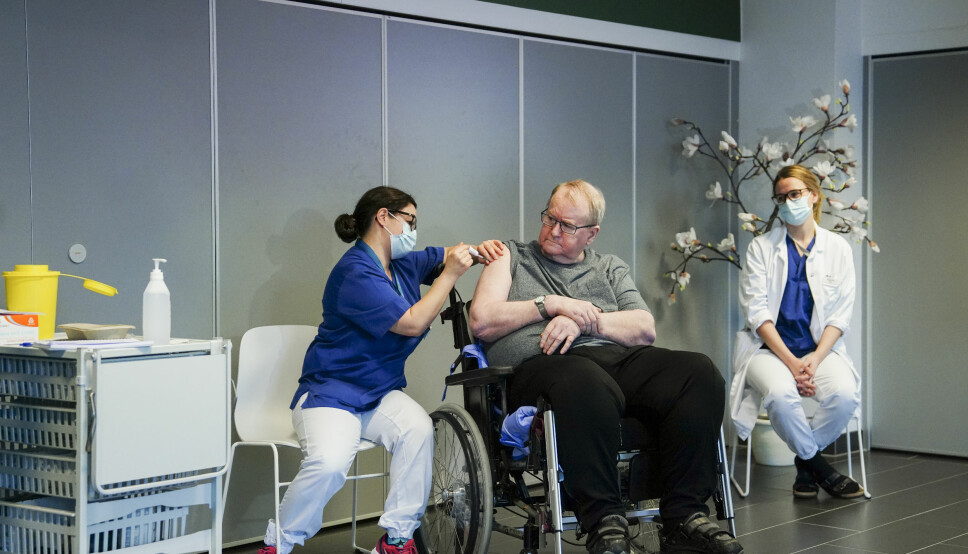
Uenighet om norsk strategi for vaksinering
Ta helsepersonell først, sier en. Ta hensyn til klasse og sosial ulikhet, sier en annen. Fagfolk strides om den norske vaksinestrategien.
Covid-19
OBS! Denne artikkelen er mer enn tre år gammel, og kan inneholde utdatert informasjon.
— Det er veldig viktig å beskytte risikogrupper, en effektiv måte å gjøre det på vil kunne være å vaksinere helsepersonell på institusjonene der de er, eldre- og sykehjem.
Gunnveig Grødeland holder pusten et øyeblikk.
— Smitten oppstår jo ikke i et vakuum, den kommer utenfra, legger hun til.
Spørsmålet til forskeren på avdeling for immunologi og transfusjonsmedisin ved Universitetet i Oslo var dette: Hva er den mest effektive strategien når de vaksineringen starter på tampen av pandemiåret 2020?
Når de første nålestikkene settes nå i romjula virvler spørsmålet i bakgrunnen.
Hvem skal vaksineres først? Oldemor? Bestemor? Helsepersonell? Folk på østkanten i Oslo?
Ved å rette blikket mot helsepersonell ser Grødeland en annen vei enn den offisielle norske strategien, i denne står helsespersonell etter risikogruppene.
— Jeg skjønner vurderingen, at de vil beskytte eldre, men jeg tenker nok at å vaksinere helsepersonell hadde vært vel så effektivt som den strategien som er valgt, sier hun.
Vil gjøre noe med sosial ulikhet
Grødeland er ikke alene om å pirke ved den norske strategien, andre er dessuten langt hardere i sin dom. En av dem er Svenn-Erik Mamelund, samfunnsgeograf og pandemiforsker ved OsloMet.
— Om vi ikke går inn og gjør noe eksplisitt med den sosiale ulikheten vi ser i sykdomsbyrden, da er jeg redd vi kommer vi til å se den bli repetert utover vinteren, sier han.
Det må tas hensyn til klasse og sosial ulikhet når rekkefølgen i vaksinekøen skal bestemmes, mener Mamelund.
Pandemiforskeren mener leger, som dominerer pandemifeltet og beredskapstekningen, holder fast på et monovitenskapelig syn på hva som er mest effektivt, mens en tverrvitenskapelig tilnærming, hvor man tar hensyn til sosial sårbarhet i tillegg til medisinsk sårbarhet, kunne ha virket bedre og dessuten dempet sosial ulikhet i sykdomsbyrden.
Andre har fremmet lignende kritikk. Det er blitt vist til hvordan noen grupper rammes hardere enn andre, deriblant utenlandskfødte.
Milliardjakt på vaksiner
La oss ta et steg tilbake.
Like før jul godkjente EU-kommisjonen den første koronavaksinen, fra Pfizer og Biontech. Det skjedde etter en forskningsmobilisering uten sidestykke.
— At så mye mobiliseres på ett tema over så kort tid kan umulig ha skjedd før, som forsker Fredrik Niclas Piro ved Nifu sa det til Khrono for en tid siden.
Han presenterte da en gjennomgang som viste det fram til 30. august i år var investert over 30 milliarder kroner i forskning på Covid-19. Forskningsinvesteringene på slike virus har tradisjonelt vært svært beskjedne, heller ikke utbruddene av SARS og MERS førte til en omfattende satsing på forskning.
Dette endret seg radikalt i 202o.
Bak disse milliardene ligger en intens jakt på vaksiner, det meste, hele 69 prosent, har gått til utvikling av vaksiner.
Med godkjennelsen fra EU ble Pfizer-vaksinen klar også for bruk i Norge. Den første ladningen med vaksiner til Norge er på 50.000 doser, med to doser per person er det nok til å vaksinere 25.000.
Over jul kommer det nye ladninger. Det er varslet minst 500.000 doser til Norge fra Pfizer. Sveriges vaksinekoordinator Richard Bergström, som forhandler om innkjøpsavtaler for EU og sikrer Norge vaksiner, har tidligere sagt at vi kan få 2,5 millioner doser samlet i første kvartal, omtrent nok til 1,4 millioner i ulike risikogrupper. Til sammen har Norge gjennom EU-systemet sikret seg 7,7 millioner vaksinedoser.
Det er flere spørsmål som virvler i bakgrunnen. Er vaksinene effektive nok? Er det trygge? Når får vi vaksinert nok til at det virkelig monner?
Og altså, hvem bør vaksineres først?
Hvem skal prioriteres først?
Allerede da Folkehelseinstituttets ekspertutvalg la i bordet sin anbefaling i november, pekte det mot prioritering av syke og eldre.
Det ble bekreftet da Folkehelseinstituttet offentliggjorde en detaljert prioriteringsliste like før jul. På topp er beboere i sykehjem, så følger de over 85 år og deretter de fra 75 til 84 år. Slik fortsetter det.
Flere har stilt spørsmål ved strategien. «Hvorfor skal oldemor få vaksine før bestemor?», spør journalist Maria Berg Reinertsen i Morgenbladet og pirker i prioriteringsbyllen. En annen som pirket ved det samme allerede da ekspertutvalget la fram sin rapport, er Steinar Holden, professor ved Økonomisk institutt ved Universitetet i Oslo.
«Det er ikke gitt at helse og alvorlig sykdom skal ha absolutt prioritet ved vaksinering», skrev Holden i en kronikk i Dagens Næringsliv.
«Vaksinasjon av risikogrupper vil være viktig for å redusere risikoen for liv og helse. Men det virker lite sannsynlig at vaksinering av risikogrupper vil ha stor virkning på omfanget av pandemien», skrev han.
Vil prioritere utenlandskfødte
— Selvfølgelig må du beskytte disse sårbare på sykehjem, men det er jo ikke nødvendigvis de som står for smittespredningen ute i samfunnet.
De lyder et sukk over telefonlinjen fra pandemiforsker Svenn-Erik Mamelund. Han har siden starten av pandemien pekt på de sosiale sidene, klasseskillene, det gjør han også når stikker en advarende finger inn i debatten, eller byllen om du vil.
Selvfølgelig må du beskytte disse sårbare på sykehjem, men det er jo ikke nødvendigvis de som står for smittespredningen ute i samfunnet.
Mamelund peker på en rapport fra Folkehelseinstituttet som nylig viste at pandemien har rammet utenlandskfødte hardere enn andre.
— De er overrepresenterte både for laboratoriebekreftet smitte, sykehusinnleggelser og dødelighet. Det er dette jeg har advart mot hele tiden, om det ikke gjøres noe spesielt for å møte denne ulikheten kommer det bare til å gjenta seg gjennom vinteren. Jeg er stygt redd for at om vi ikke gjøre noe konkret med denne sosiale ulikheten, da kommer vi bare til å få mer sosial ulikhet.
Mamelund er ikke den eneste som har pekt på dette.

Etter at Folkehelseinstituttet la fram sin rapport gikk blant andre førsteamanuensis Anne Kveim Lie ved Institutt for helse og samfunn ved Universitetet i Oslo og overlege Patji Alnæs-Katjavivi ved Ullevål sykehus ut i Klassekampen og tok til orde for at utenlandskfødte fra Afrika og Asisa «bør være blant de prioriterte når vaksinene deles ut».
På spørsmål fra avisa om hva hun tror konsekvensene blir om de ikke prioriteres, svarer Lie slik:
– At andelen som blir alvorlig syke og dør stiger fordi vi vaksinerer de andre i risikogrupper og ikke disse utenlandskfødte. Da kan det bli et virkelig grelt bilde.
Mamelund er enig med Lie og sier dette er ting han har advart om hele veien.
FHI: — Vanskelig å prioritere på bakgrunn av dette alene
Overlege Are Stuwitz Berg i Folkehelseinstituttet skriver i en e-post til Khrono at det er riktig at utenlandskfødte har vært overrepresentert når det gjelder blant annet sykehusinnleggelser for Covid-19.
— Det har vært varierende hvilke grupper utenlandskfødte som har vært ekstra rammet av smitte, og vi ser det som vanskelig å prioritere på bakgrunn av dette alene. Da blir det veldig viktig å nå de med høyere risiko for alvorlig forløp og død blant de utenlandsfødte, skriver han.
Vi vet at vaksinen beskytter mot å bli syk men ikke om den beskytter mot å bli smittet og smitte videre.
Men hvorfor har de satt syke og eldre først i køen, hvorfor ikke større vekt på smittespredning?
— Vi vet at vaksinen beskytter mot å bli syk men ikke om den beskytter mot å bli smittet og smitte videre. Derfor mener vi at vi når målet om å redusere alvorlig forløp og død best ved vaksinere de som har størst risiko for alvorlig forløp og død.
— Hvorfor har man ikke prioritert helsepersonell, kunne ikke det ha gitt vel så god beskyttelse for de mest sårbare?
— Vi prioriterer helsepersonell, men ikke før risikogrupper foreløpig, men dette vurderer vi fortløpende. Gitt kunnskapen vi har om vaksinen og det smittenivået vi har i Norge mener vi den beste strategien er å redusere trykket på helsevesenet ved å vaksinere de som har høyest risiko for alvorlig sykdom, skriver han.
Om sosialt sårbare skriver Berg at «i mange utsatte grupper vil det være høyere forekomst av underliggende sykdom som kan gi økt risiko for alvorlig forløp. Vi er svært bevisste på at de får lik tilgang på vaksine som det andre får og omtaler dette både i vår rapport om anbefalinger og prioriteringer, og har fokus på det i vår kommunikasjon og i vårt informasjonsarbeid».
— Når ser en for seg at de i risikogruppene er vaksinert?
— Det vil avhenge av leveringshastigheten. Det er omtrent 1,4 millioner nordmenn i disse gruppene. Vi har ikke full oversikt over tempo på leveransene utover våren når det gjelder Pfizer/BioNTech-vaksinen, og vi vet ikke når andre vaksiner blir godkjent og levert, svarer Berg.
Mener politikken ikke har fungert
Mamelund er bekymret. Strategien det nå legges opp til er prøvd ut før, mener han.
— Vi har prøvd det ut på sesonginfluensa. Det er riktig å prioritere eldre og syke, men du når ikke de som er mest sosialt sårbare verken blant de som er i medisinsk risiko og de som kanskje er i risiko på grunn av høyere eksponering og manglende helsekompetanse. Du når dem ikke ved å bare tenke på det medisinske.
Hvorfor ikke våge å prøve noe nytt, spør han og sier at strategien også ble prøvd ut under svineinfluensaen i 2009.
— Vaksine ble jo tilgjengelig for alle etter hvert, men prioriteringsrekkefølgen var akkurat som nå.
Pandemibyrden var ikke så høy for Norge den gang, i hvert fall ikke når det gjelder dødelighet. Mamelund sier han ikke har sett studier for Norge når det gjelder svineinfluensaen, men han har sett mange internasjonalt og gjør nå en systematisk oversikt over disse.
— Vi har gode data for 2009-pandemien, fra store land som bidrar inn i studiene. Vi ser tydelig at den politikken som er blitt ført, med en rent medisinsk tilnærming, den funker ikke, i hvert fall ikke godt nok for å dempe sosial ulikhet i pandemiutfallene, sier han.
Mamelund viser også til en studie fra Storbritannia på Covid-19 som ifølge pandemiforskeren viser at medisinske risikofaktorer i liten grad kan forklare økt risiko blant fattige og innvandrere.
Vil prioritere bydeler øst i Oslo
«Sosioøkonomisk status og etnisitet kan øke risiko for smitte, alvorlig sykdom og død på tre måter. Sårbare grupper har økt eksponering for smitte, har oftere en underliggende medisinsk sårbarhet og oftere dårligere tilgang til, forståelse av og bruk av helseinformasjon og helsetjenester», skriver Mamelund i en kommentar i Morgenbladet.
Pandemiforskeren avfeier dem som måtte mene at du ikke skal snakke om å prioritere utenlandsfødte av frykt for å stigmatisere en gruppe.
— Det går ikke an å tenke sånn. Vi ser jo tallene, de er så utrolig tydelige og ubehagelige.
Han mener en mulig strategi er å prioritere østlige bydeler i Oslo.
— I disse bydelene har du opphoping av levekårsproblematikk og du har en større andel innvandrere. Tallene for sykdomsbyrden i Norge er nok fortsatt mye drevet av Oslo, det er også her det bor flest innvandrere og fattige. Disse bydelene bør prioriteres ikke bare fordi de har høyt smittetrykk her og nå, men fordi de har den mest sårbare befolkningen i Oslo, sier Mamelund.
Grødeland: — Vaksinen løser ikke alt
Uansett rekkefølge i vaksineringskøen, Gunnveig Grødeland ved Universitetet i Oslo advarer mot å tro at pandemi og smitteverktiltak forsvinner med de første vaksinestikkene.
— Vi når ikke flokkimmunitet på ganske lenge, derfor er det viktig å fortsette med tiltak som håndvask og avstand en stund til.
Det er klart at det er en enorm slitasje i befolkningen, det er ikke vanskelig å tenke seg at en del vil slippe opp når vi har en vaksine.
— Er det en fare for mer risikoadferd fordi folk senker skuldrene når vaksineringen har begynt?
— Ja jeg tror det faktisk er en fare, svarer Grødeland og legger til at en også har sett tendenser i mange land til tretthet rundt tiltakene.
— Det er klart at det er en enorm slitasje i befolkningen, det er ikke vanskelig å tenke seg at en del vil slippe opp når vi har en vaksine. Det er viktig å være klar over at vaksinen løser ikke alt, men det vil hjelpe på.
Grødeland understreker dessuten at ting tar tid.
— Etter at du er vaksinert tar det en stund før immunsystemet danner beskyttelse, dagen etter vaksinering er du å betrakte som ikke-vaksinert. Du må ha to doser for å få beskyttelse og de settes med tre til fire ukers mellomrom, sånn som det legges opp til nå. Det er først etter andre vaksinering du egentlig kan regne med at du er helt beskyttet, og det tar omtrent en uke etter andre vaksinering. Så du kan regne med en og en halv måned fra første vaksinering til du kan gå ut fra at du er beskyttet, sier hun.
Vil anbefale å ta vaksinen
Hun mener vaksinene ser ut til å være effektive, fra det vi vet så langt.
— Hovedvekten av de vaksinene er testet ut på er jo unge og friske voksne, og vi vet jo at effekten for vaksiner typisk er litt lavere for eldre, men samtidig er det slik at en vaksineeffekt på voksne rundt 90-95 prosent, er veldig bra, sier Grødeland og legger til de dataene som er kommet fra eldre så langt peker også i retning av at du får dannet relevante immunresponser i eldre.
— I sum er jeg optimistisk.
— Og hvor trygge er de?

— Nå pågår det jo en del fase 3-studier enda og man får data fra dem etter hvert, men basert på det som er kommet foreløpig er det ikke vist alvorlige bivirkninger, og det tyder på at vaksinene er trygge.
— Du vil ta den selv?
— Jeg vil ta den selv og jeg vil anbefale å ta den.
Selv om det har gått raskt har flere hundre tusen fått vaksinen bare under den kliniske utprøvingen, så i sum er den godt uttestet, mener hun.
Hva er nok og når er det nok?
Iførste omgang er det som sagt et begrenset antall vaksiner som rulles ut i Norge. Monner det?
— Det kommer helt an på hvordan du bruker dem, sier Grødeland og fortsetter:
— Om du sprer et slikt antall vaksiner tynt utover befolkningen, så har det relativt lite å si, bortsett fra for de enkeltindividene som blir vaksinert. For samfunnet vil det være viktig at du bruker dem selektivt, typisk i bynære områder, hvor smittefaren og smittespredningen har høyest sannsynlighet.
— Hvor raskt kan man få man vaksinert nok folk?
— Hva er nok, når er det nok og hvor setter du den grensen?
Grødeland stanser opp et øyeblikk før hun fortsetter:
— Om du snakker om nok som flokkimmunitet er vi ikke der før tidlig i høst. Jeg tenker likevel at vi med de dosene vi har tilgjengelig, vil vi kunne klare å gjøre svært mye før det.
(Endringslogg: Saken er oppdatert 27.desember kl 16.24 med bilde fra den første vaksinen som ble satt i Norge.)








Nylige artikler
Studentene tar ansvar. Når skal universitetene følge etter?
Mia Heimdal mottok gullmedalje for å ha stoppet knivangrep
Ønsker felles masteropptak, men ikke full sentralisering
Rekordmange studenter får avslag på visum til USA
Helseutdanningene må dimensjoneres for fremtiden — ikke fortiden
Mest leste artikler
Ho er inkompetent og upåliteleg, meiner professoren. — Maktmisbruk, svarer ho
Medisinstudent strøk på eksamen — saksøker UiT
Skulle stå ved Livsvitenskapsbygget. Nå ligger kunstverket på et lager
Nav står fast på at ekstern sensor ikke får sykepenger
Han er 85 år og har nettopp levert en doktoravhandling